Αρθροσκόπηση
orthopedikos
Η Αρθροσκόπηση είναι η χειρουργική τεχνική που χρησιμοποιεί ο κατάλληλα εκπαιδευμένος Ορθοπαιδικός Χειρουργός για να δει, να διαγνώσει και να θεραπεύσει προβλήματα μίας άρθρωσης.
Η Αρθροσκόπηση μπορεί να εφαρμοστεί στο γόνατο, τον ώμο, το ισχίο, την ποδοκνημική άρθρωση, τον καρπό, τον αγκώνα ακόμα και στη σπονδυλική στήλη.
Τα πλεονεκτήματα αυτής της τεχνικής είναι οι πολύ μικρές τομές, η άριστη εξέταση της βλάβης υπό άμεσο οπτικό έλεγχο, η μείωση του χειρουργικού χρόνου, ο περιορισμένος χρόνος νοσηλείας μετεγχειρητικά, οι μειωμένες μετεγχειρητικές επιπλοκές, η γρήγορη επάνοδος στις δραστηριότητες.
Μέσα από μία μικρή τομή εισάγεται το αρθροσκόπιο το οποίο λειτουργεί σαν το «μάτι» του Ορθοπαιδικού μέσα στην άρθρωση. Από άλλες μικρές τομές εισάγονται τα απαραίτητα για την πάθηση χειρουργικά εργαλεία.
Αρθροσκοπικά, επιδιορθώνονται οι ρήξεις των μηνίσκων του γόνατος, η ρήξη του προσθίου χιαστού συνδέσμου, χόνδρινες βλάβες, η αστάθεια του ώμου, η ρήξη του στροφικού πετάλου στον ώμο, παθήσεις του ισχίου και πολλές άλλες βλάβες σε διάφορες αρθρώσεις.
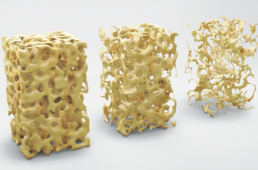
Οστεοπόρωση
orthopedikos
Η οστεοπόρωση είναι «ύπουλη» νόσος ή αλλιώς ο «ύπουλος κλέφτης» των οστών και γι αυτό θέλει πολύ προσοχή, σωστή ενημέρωση και τακτικό έλεγχο σε άτομα που είναι υψηλού κινδύνου. Η οστεοπόρωση καθιστά το οστό πιο αδύναμο και εύθραυστο, τόσο ώστε και μια ελαφρά πτώση, απότομη κίνηση ή ακόμη κι ο βήχας μπορεί να προκαλέσουν κάταγμα.
Οι πιο συχνές περιοχές που προσβάλλονται είναι το ισχίο (γοφός), η σπονδυλική στήλη και το περιφερικό τμήμα της κερκίδος (καρπός).
Το οστό είναι ζωντανός ιστός, που περιοδικά απορροφάται και επανασυντίθεται, αντικαθιστάται δηλαδή από καινούριο οστό.
Η οστεοπόρωση εμφανίζεται όταν η παραγωγή νέου οστού δεν επαρκεί να καλύψει την οστική απορρόφησή του. Η οστεοπόρωση μπορεί να εμφανιστεί σε άνδρες και γυναίκες ανεξαρτήτου ηλικίας, αλλά οι γυναίκες της Λευκής φυλής και της Ασιατικής κυρίως μετά την εμμηνόπαυση εμφανίζουν το μεγαλύτερο κίνδυνο.
Φάρμακα, ειδική δίαιτα, βιταμίνες και γυμναστική βοηθούν το οστό να γίνει ισχυρότερο.
Η ''πανδημία'' των αθλητικών κακώσεων

orthopedikos
Η συμμετοχή του παγκόσμιου πληθυσμού σε διάφορες αθλητικές δραστηριότητες έχει αυξηθεί εντυπωσιακά τις τελευταίες δεκαετίες. Οι τραυματισμοί που αφορούν αθλητές είτε περιστασιακά, είτε ερασιτεχνικά, είτε επαγγελματικά ονομάζονται αθλητικές κακώσεις. Στην πραγματικότητα αφορούν κι ανθρώπους της καθημερινότητας σε οποιαδήποτε άτυχη στιγμή τους. Η αθλητική ορολογία της ελληνικής γλώσσας περιλαμβάνει αρκετά δάνεια από την λατινική, αγγλική και γαλλική γλώσσα. Το γεγονός αυτό έχει αφήσει ίχνη όχι μόνο στη λεγόμενη αθλητική γλώσσα αλλά και στον τρόπο με τον οποίο καταγράφονται ιατρικές ορολογίες στα σύγχρονα συγγράμματα της ορθοπαιδικής χειρουργικής.
Συχνά συναντάται το γόνατο του άλτη (τενοντίτιδα του επιγονατιδικού τένοντα), ο αγκώνας του τενίστα (έξω επικονδυλίτιδα), ο αγκώνας του golfer (έσω επικονδυλίτιδα), ο αντίχειρας του skier ή του τερματοφύλακα (ρήξη του ωλένιου πλάγιου συνδέσμου), το σύνδρομο των ριπτών, ακοντιστών ή σφαιροβόλων (υπακρωμιακή προστριβή), το κάταγμα του snowboarder (κάταγμα αστράγαλου), το κάταγμα του boxer (υποκεφαλικό κάταγμα μετακάρπιων οστών).
Ποιος είναι λοιπόν ο κατάλληλος ιατρός για τις άνωθι αθλητικές κακώσεις; Ο αθλητίατρος ή ο αθλίατρος; Ο σωστός τύπος είναι αθλητίατρος διότι πρόκειται για σύνθετο από τις λέξεις αθλητής και ιατρός. Στην Ελλάδα δυστυχώς η ειδικότητα της αθλητιατρικής δεν υπάρχει, ο καταλληλότερος ιατρός λοιπόν είναι ο ορθοπαιδικός χειρουργός με εξειδίκευση στις αθλητικές κακώσεις μιας και η πλειονότητα αυτών αφορούν το μυοσκελετικό σύστημα.
Η πολυπλοκότητα και η διαφορετικότητα των αθλημάτων δημιουργούν ένα προφίλ που διαφέρει από άθλημα σε άθλημα. Οι υπερβολικές απαιτήσεις για επιδόσεις υψηλού επιπέδου ιδίως των επαγγελματιών αυξάνουν τον κίνδυνο κακώσεων. Οι παράγοντες τραυματισμού εξαρτώνται άμεσα από το είδος του αθλήματος, τη διάρκεια προετοιμασίας, το φύλο, την ηλικία και σαφέστατα τις προσωπικές ιδιαιτερότητες του κάθε αθλητή.
Σύμφωνα με παγκόσμιες στατιστικές μελέτες το πιο ευπαθές σημείο είναι η άρθρωση του γόνατος. Ακολουθεί η ποδοκνημική άρθρωση ενώ μόλις το 10% των τραυματισμών αφορά την σπονδυλική στήλη. Φυσικά δεν αποτελούν αμελητέες μονάδες και οι εξωορθοπαιδικοί τραυματισμοί όπως οι κακώσεις κεφαλής (κρανιοεγκεφαλικές κακώσεις- διάσειση), κακώσεις νωτιαίου μυελού, θλαστικά τραύματα τριχωτού κεφαλής, προσώπου, κακώσεις οφθαλμών και ώτων, έως και αιφνίδια καρδιακά επεισόδια (έμφραγμα του μυοκαρδίου, ανακοπή).
ΕΙΔΙΚΟΤΕΡΑ
Συγκεκριμένα στο ποδόσφαιρο, τον βασιλιά των σπορ, μόνο στην Ευρώπη υπάρχουν 20.000.000 εγγεγραμμένοι με δελτίο αθλητές. Το 41% των τραυματισμών τους οφείλεται σε άμεση πλήξη, το 59% σε ατομικά λάθη. 85% των τραυματισμών αφορούν το κάτω άκρο με κύριο τη θλάση του τετρακέφαλου μηριαίου. Όσον αφορά τις κακώσεις των συνδέσμων ένας στους δύο ποδοσφαιριστές θα παρουσιάσει συνδεσμική βλάβη στο γόνατο (ρήξη πρόσθιου χιαστού, ρήξη έσω πλάγιου σύνδεσμου).
Οι δρομείς ταχύτητας και μεγάλων αποστάσεων μετρούν περίπου το 50% των τραυματισμών τους στο γόνατο.
Το ski και το snowboard αριθμούν πάνω από 200εκ. αθλητές παγκοσμίως με κύριο τραυματισμό στο ski το γόνατο ενώ στο snowboard το άνω άκρο.
Η χειροσφαίριση είμαι ένα από τα ολυμπιακά αθλήματα με το υψηλότερο ρίσκο ή κίνδυνο τραυματισμού. Με αριθμούς αναφέρονται περίπου 108 τραυματισμοί ανά 1000 ώρες παιχνιδιού ή 1,5 τραυματίας ανά αγώνα!
Η καλαθοσφαίρηση δεν είναι τυχαίο ότι είναι ένα από τα πρωτοπόρα σε τραυματισμούς αθλήματα. Μισό εκατομμύριο αθλητές θα επισκεφθούν ιατρό σε ένα χρόνο. Πιο κοινή κάκωση το διάστρεμμα της ποδοκνημικής, θλάσεις – κατάγματα δακτύλων και κακώσεις γόνατος με κύρια τη ρήξη του πρόσθιου χιαστού.
Η ενόργανη γυμναστική που αντιπροσωπεύεται με ποσοστό 75% από γυναίκες έχει ως κύριες κακώσεις – τραυματισμούς τα κάτω άκρα (70%) και το υπόλοιπο (30%) από τραυματισμούς άνω άκρων, κακώσεων οσφυϊκής χώρας και λεκάνης.
Η κολύμβηση που συνιστάται από πολλούς ιατρούς για αποκατάσταση δείχνει να έχει τους λιγότερους τραυματίες με μόλις 4 τραυματίες ανά 1000 ώρες κολύμβησης. Συχνότερος τραυματισμός η άρθρωση του ώμου μιας και κατά μέσο όρο ένας κολυμβητής θα κάνει περίπου 2,5 χιλιάδες ανοίγματα (9μίλια).
Η πετοσφαίρηση παρουσιάζει σημαντικά χαμηλότερα ποσοστά τραυματισμών σε σχέση με το ποδόσφαιρο και το μπάσκετ. Το διάστρεμμα της ποδοκνημικής άρθρωσης έχει τη μερίδα του λέοντος και ακολουθούν οι τραυματισμοί στο γόνατο, τα δάκτυλα, τον καρπό και τον ώμο.
Η αντιμετώπιση και θεραπεία των αθλητικών κακώσεων που δεν ανταποκρίνεται στη συντηρητική θεραπεία γίνεται χειρουργικά. Εφαρμόζουμε σύγχρονες τεχνικές ελάχιστης επεμβατικότητας για τη μείωση του χρόνου παραμονής στο νοσοκομείο καθώς επίσης και την άμεση επάνοδο στις αθλητικές δραστηριότητες.
Η σωστή επιλογή αθλήματος όπως και η συνετή προετοιμασία σε όλους τομείς από τη διατροφή, την ενδυνάμωση και την αντοχή καθιστούν ένα προφίλ αθλητή με λιγότερες πιθανότητες τραυματισμού. Το ζητούμενο στην άσκηση είναι να αθλούμαστε με ασφάλεια. Είναι σαφώς καλύτερο να προλαμβάνει κανείς παρά να θεραπεύει. Αν αυτό δε συμβεί, παρά τους προληπτικούς παράγοντες είμαστε έτοιμοι, εξειδικευμένοι στο αντικείμενο να διαγνώσουμε και να αντιμετωπίσουμε την άτυχη στιγμή σας με επιτυχία για ταχεία ανάρρωση!
AMIS: Χειρουργική αντιμετώπιση της οστεοαρθρίτιδας ισχίου
orthopedikos
Η οστεοαρθρίτιδα του ισχίου είναι μια χρόνια νόσος στην οποία παρατηρείται προοδευτική εκφύλιση και τέλος καταστροφή της άρθρωσης.
Είναι από τα πιο συχνά προβλήματα της τρίτης ηλικίας και υπολογίζεται ότι κάθε οικογένεια έχει τουλάχιστον ένα μέλος της που πάσχει από την ασθένεια.
Χαρακτηρίζεται από πόνο που επιδεινώνεται καθώς εξελίσσεται η νόσος και από μείωση της κινητικότητας της άρθρωσης.
Σε προχωρημένο στάδιο ο πόνος είναι αφόρητος, δεν σταματά ούτε σε κατάσταση ηρεμίας και ο ασθενής καθηλώνεται στο κρεβάτι.
Όταν η συντηρητική θεραπεία με φαρμακευτική αγωγή και φυσικοθεραπείες δεν επαρκεί, τότε λύση στο πρόβλημα δίνει η χειρουργική αποκατάσταση (ολική αρθροπλαστική ισχίου).
Η χειρουργική ελάχιστης επεμβατικότητας αποτελεί μεγάλη πρόοδο της χειρουργικής τα τελευταία χρόνια. Με τον όρο αυτό εννοούνται οι επεμβάσεις που γίνονται με μικρή τομή 8cm και με ελάχιστο τραυματισμό των ιστών.
Η μέθοδος AMIS είναι ολική αρθροπλαστική ισχίου ελάχιστης επεμβατικότητας. Η τομή του δέρματος είναι 5-8cm και ο χειρουργός εργάζεται χωρίς αποκολλήσεις διαμέσου των μυών τους οποίους δεν κόβει, αντίθετα προστατεύει. Η αιμορραγία είναι πολύ μικρότερη, και έτσι η διαδικασία επούλωσης είναι πολύ πιο γρήγορη, ο μετεγχειρητικός πόνος καθώς και ο χρόνος αποκατάστασης ελαχιστοποιούνται.
Οι κλασικές χειρουργικές τεχνικές απαιτούν αυστηρές προφυλάξεις για τον ασθενή. Οι περισσότεροι αναρρώνουν 6-7 εβδομάδες από το χειρουργείο. Θα πρέπει να προσέχουν την κάμψη του ισχίου, που δεν πρέπει να υπερβαίνει τις 69-70 μοίρες λόγω φόβου εξαρθρήματος, με αποτέλεσμα δραστηριότητες όπως κάθισμα στην καρέκλα, στην τουαλέτα, τοποθέτηση υποδημάτων ή απλώς είσοδος σε αυτοκίνητο να γίνονται με προσοχή ή και να απαγορεύονται.
Η άνοδος και η κάθοδος σκάλας μπορεί να είναι πολύ επώδυνες ή και αδύνατες κατά τη διάρκεια της ανάρρωσης και η χρήση τραπεζοειδούς βακτηρίας για 6 έως 8 εβδομάδες είναι απαραίτητη.
Αντίθετα με τη μέθοδο AMIS οι ασθενείς κινούν το ισχίο ελεύθερα χωρίς τον φόβο εξαρθρήματος, με πλήρη φόρτιση όταν νιώσουν άνετα και με ταχύτατη επάνοδο στις φυσιολογικές τους δραστηριότητες χωρίς στις περισσότερες περιπτώσεις να χρειάζεται φυσικοθεραπεία.
Η χρήση τραπεζοειδούς βακτηρίας συνιστάται μόνο για 2 έως 3 εβδομάδες, ενώ σε νεότερους ασθενείς χορηγούνται βακτηρίες μασχάλης.
Μετά το χειρουργείο, οι ασθενείς καθοδηγούνται να χρησιμοποιούν το ισχίο τους κανονικά, χωρίς περιορισμούς. Επιπλέον, μπορούν να ανεβοκατεβαίνουν σκαλιά στη δεύτερη μετεγχειρητική ημέρα, ενώ ο μέσος όρος παραμονής στο νοσοκομείο είναι δύο ημέρες.
Η μέθοδος μπορεί να εφαρμοστεί σε περιπτώσεις φθοράς της άρθρωσης από άλλα νοσήματα, όπως ρευματοειδής αρθρίτιδα, ή έπειτα από κατάγματα στην περιοχή (μετατραυματική αρθρίτιδα), σε δυσπλαστικά ισχία, συγγενή εξαρθρήματα, καθώς και σε αναθεωρήσεις ολικών αρθροπλαστικών.
Η εφαρμογή της μεθόδου άρχισε στη Γαλλία εδώ και 15 χρόνια, σε κέντρα που ασχολούνται με κατάγματα ισχίου, ενώ η χρήση της έχει εξαπλωθεί την τελευταία δεκαετία σε Ευρώπη και ΗΠΑ με πολύ καλά αποτελέσματα.
Των Ρήγα Σαντά & Ιωάννη Σιάσιου
Ορθοπεδική στην εποχή COVID-19
orthopedikos
11 Μαρτίου 2020, ο Παγκόσμιος Οργανισμός Υγείας κήρυξε την ασθένεια από τον νέο ιόCOVID-19, ως παγκόσμια πανδημία. Οι επιδημίες πόσο μάλλον οι πανδημίες, είναι σαν τα ποτάμια. Αλλοιώνουν τους τόπους από τους οποίους περνούν: επηρεάζουν την οικονομία, δοκιμάζουν την κοινωνική συνοχή, αφήνουν αποτυπώματα σωματικά και ψυχικά.
Η ιατρική κοινότητα στον ιδιωτικό τομέα δεν έμεινε ανεπηρέαστη. Προσπαθήσαμε μέσω τηλεφωνικής επικοινωνίας να δώσουμε λύσεις και να θέσουμε διαγνώσεις (τηλεϊατρική) καταργώντας τη βασική ιατρική εξέταση που είναι η κλινική εξέταση και εικόνα του ασθενούς. Ακόμα και προγραμματισμένες επεμβάσεις οι οποίες θα διευκόλυναν τη ζωή τους αναβλήθηκαν. Ο νέος κορωνοϊός δε μας έφερε μόνο σε επαφή με την αποτρόπαιη εικόνα του ασυντρόφευτου θανάτου, αλλά και με έναν ολόκληρο κόσμο (αυτόν της ιατρικής κοινότητας) που έσπευσε στην πρώτη γραμμή, με έγνοια, με συναίσθηση, με απίστευτη γενναιότητα, με υπέρβαση ακόμα και του ενστίκτου επιβίωσης, να κάνει το αδύνατο δυνατό. Σύμφωνα με τα στοιχεία του Ευρωπαϊκού Οργανισμού Νοσημάτων η Ελλάδα βρίσκεται σημαντικά κάτω από τον παγκόσμιο μέσο όρο (13 θάνατοι από κορωνοϊό ανά εκατομμύριο πληθυσμού) με μόλις 9 θανάτους ανά εκατομμύριο και σημαντικά πιο χαμηλά από τον ευρωπαϊκό μέσο όρο. Το να βρεθούμε στην “κορυφή” ενίοτε δεν είναι δύσκολο, το να μείνουμε όμως είναι. Οι ημέρες που θα ακολουθήσουν σίγουρα θα μας διαμορφώσουν ως κοινωνία, κοινωνία που σέβεται τον αγώνα που έχει δοθεί από όλες τις πλευρές. Και ιδανικά, θα αποδείξουμε ότι όσο κι αν τελείως ανθρώπινα γαντζωνόμαστε από τη στατιστική για να παρηγορήσουμε το φόβο μας, η αλήθεια είναι ότι δεν περισσεύει κάνεις.
Η Αμερικανίδα ανθρωπολόγος Μάργκαρετ Μιντ ρωτήθηκε κάποτε ποιο ήταν το πρώτο σημάδι πολιτισμού σε μια κουλτούρα. Η απάντησή της μη αναμενόμενη. Αναφέρθηκε σε ένα μηριαίο οστούν 15.000 ετών. Ένα οστό που είχε κάταγμα (σπάσει) κι έπειτα είχε πωρωθεί (θεραπευθεί). Στο ζωικό βασίλειο, επισήμανε, όταν σπας το πόδι σου πεθαίνεις. Δεν μπορείς να προστατευθείς από τον κίνδυνο, ούτε να τραφείς, γίνεσαι απλά βορά στα θηρία που καραδοκούν. Κανένα ζώο δεν μπορεί να επιβιώσει με σπασμένο πόδι. Ένα μηριαίο οστούν που έχει θεραπευθεί λοιπόν, είναι η απόδειξη πως κάποιος φρόντισε εκείνον που τραυματίστηκε και τον βοήθησε να αναρρώσει. Επομένως, το σημείο στο οποίο αρχίζει ο πολιτισμός είναι η βοήθεια σε κάποιον που έχει ανάγκη. Η αναβίωση ενόςπολιτισμού φροντίδας για τον συνάνθρωπο.
Η επόμενη ημέρα είναι ΕΔΩ. Όταν οι συνθήκες αλλάζουν, είναι ζωτικής σημασίας να προσαρμοζόμαστε έγκαιρα. Η ορθοπεδική μας ομάδα αρωγός στην προσπάθεια της επιστημονικής κοινότητας προετοιμασμένη και συμμορφούμενη στις διεθνείς οδηγίες σπεύδει να δέσει το «μηριαίο οστούν». Η εξειδίκευσή μας και η εμπειρία μας στην ταχεία διακίνηση των ασθενών καθίσταται αναγκαία προς αποφυγήν διασποράς του νέου ιού.
Συντηρητικές αλλά και χειρουργικές θεραπείες ορθοπεδικών παθήσεων, τραυματισμών και αθλητικών κακώσεων πρέπει να πραγματοποιούνται με τη λιγότερο δυνατή νοσηλεία στην κλινική αξιοποιώντας όλες τις μεθόδους ελάχιστης επεμβατικότητας.
Μείζονες ορθοπεδικές επεμβάσεις όπως οι ολικές αρθροπλαστικές ισχίου και γόνατος (εξατομικευμένες, υποβοηθούμενες με υπολογιστή) χρήζουν νοσηλείας από 24 έως 48 ώρες.
Αρθροσκοπικές επεμβάσεις με νοσηλεία λίγων ωρών. Πλήθος επεμβάσεων με τοπική αναισθησία όπως το σύνδρομο καρπιαίου σωλήνα, το σύνδρομο DeQuervain, ο εκτινασσόμενος δάκτυλος, οι αφαιρέσεις των γαγγλιακών κύστεων κ.α. με συνολική παραμονή στην κλινική 2 ωρών. Αντιμετώπιση καταγμάτων, εξαρθρημάτων, ρήξεων και διατομής τενόντων και συνδέσμων με μέγιστη νοσηλεία 2 ημερών. Βιολογικές θεραπείες με αυτόλογους παράγοντες, κολλαγόνο, βλαστοκύτταρα, PRP, υαλουρονικό οξύ που ενίεται στην πάσχουσα περιοχή συνολικής διαρκείας 30 λεπτών.
Η σύγχρονη τεχνογνωσία σε συνδυασμό με την υψηλή κατάρτιση και τη χειρουργική μας εμπειρία συνοδοιπορούν σε αυτή τη νέα πραγματικότητα με κύριο γνώμονα τη διασφάλιση της υγείας ΟΛΩΝ. Και η υγεία όλων διασφαλίζεται από την άμεση αποκατάσταση των ορθοπεδικών βλαβών τηρώντας στο έπακρο άσηπτες χειρουργικές συνθήκες στο ιατρείο μας όπως και στις χειρουργικές αίθουσες. Η δίκη μας προτροπή ΨΥΧΡΑΙΜΙΑ ΚΙ ΕΜΠΙΣΤΟΣΥΝΗ ΣΤΗΝ ΕΠΙΣΤΗΜΗ.
Ρήγας Σαντάς,
Ορθοπεδικός Χειρουργός,
Επιστημονικός Συνεργάτης ΒιοΚλινικής Αθηνών – Θεσσαλονίκης
Αυχενικό σύνδρομο (neck pain)
orthopedikos
Αυχενικό σύνδρομο (αγγλικά: neck pain) ονομάζουμε, όχι μια συγκεκριμένη πάθηση, αλλά μια ομάδα ενοχλημάτων γύρω από τον αυχένα πού περιλαμβάνει αυχεναλγία, δυσκαμψία, ίλιγγο, νευραλγία, πονοκέφαλο και ζάλη.
Το αυχενικό σύνδρομο αποτελεί ένα σύνολο συμπτωμάτων που η αιτιολογία τους εδράζεται στην ινιο-αυχενο-ωμο-βραχιόνιο περιοχή κυρίως, αλλά μπορεί να προέρχεται και από άλλες περιοχές του σώματος όπως το κεφάλι (οφθαλμούς, ώτα, στοματοφάρυγγα) ο θώρακας και η υπόλοιπη σπονδυλική στήλη. Η κύρια αιτιολογία του είναι η αυχενική κήλη του μεσοσπονδυλίου δίσκου. Πλήθος όμως άλλων παθολογικών αιτιών που πρέπει να διερευνυθούν μπορεί να μην αφορούν αμιγώς ορθοπαιδικά προβλήματα.
Μερικά από τα αίτια αυτά αναγράφονται παρακάτω :
- Εκφυλιστικά – φλεγμονώδη – ρευματολογικά αίτια
- Λειτουργικά – μηχανικά αίτια αυχενικού συνδρόμου
- Σύνδρομα καταπόνησης - νεοπλασίες – όγκοι αυχένος & παραπλήσιων περιοχών
- Μεταβολικά και ενδοκρινικά αίτια αυχεναλγίας
- Προβαλλόμενος – αντανακλώμενος πόνος στόν αυχένα
- Πιεστικές και άλλες νευρίτιδες και βλάβες περιφερικών νεύρων αυχένος
- Τραυματικά αίτια αυχεναλγίας
- Διάφορα αταξινόμητα αίτια αυχεναλγίας
Συμβουλευτείτε τον ιατρό για την σωστή διάγνωση και θεραπεία
